Tu não me ligas nenhuma, só queres saber da mana. Se calhar o melhor é desaparecer da tua vida!”, disse Helena à mãe, antes de chegar ao pé da janela e começar a abrir o estore. Tinha 5 anos na altura, e este foi o alerta que levou Inês, a mãe, a falar com o pediatra e, depois, com uma psicóloga.
Foi-lhe dito que, possivelmente, aquela era uma reação a alguma ausência das figuras parentais, uma chamada de atenção. Os pais, que ainda não passaram os 40, trabalham os dois na área da Banca: “Chegamos sempre muito tarde, às vezes ainda trabalhamos em casa, e os nossos filhos acabam por sentir que não estamos presentes”, explica Inês.
“Na altura, eu e o meu marido fomos aconselhados a fazer terapia e a não levar logo a Helena ao psicólogo. Passado um ano, a situação continuava igual: a minha filha é uma miúda incrível, muito esperta, muito expedita, mas muito difícil. Entrou para a escola primária e regressava a contar coisas muito estranhas. Quando se chateava com os colegas, dizia que os queria matar e chegava mesmo a descrever [fantasias] muito violentas.
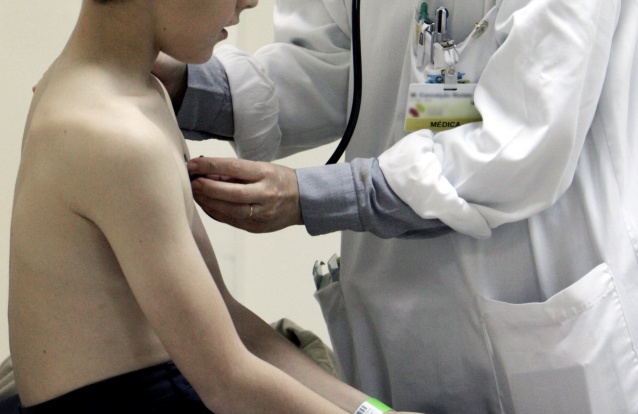
“Um dia, a mãe foi abordada pela professora que lhe aconselhou uma consulta de pedopsiquiatria. A Helena, agora com 8 anos, é seguida por Paula Medeiros, pedopsiquiatra, no Hospital CUF Descobertas, a qual alerta para a “falta de tempo que existe para o convívio no dia a dia”.
Parecendo que não, diz, a falta de tempo é um fator gerador de ansiedade, o qual, em grande percentagem dos casos, resulta em sintomas depressivos ou numa depressão. No entanto, é necessário fazer os ajustes possíveis à vida familiar; neste caso, Inês vai passar a trabalhar a tempo parcial: “Temos três filhos e a nossa vida é sempre a correr.”
Diagnóstico difícil
Como explica Nuno Lobo Antunes, neuropediatra e diretor clínico do Centro de Desenvolvimento PIN – Progresso Infantil, o diagnóstico da depressão nos mais novos é muito difícil. “O reportório emocional é pequeno, os miúdos ainda estão a aprender como expressar as suas emoções. É muito frequente os sintomas serem físicos, por exemplo.”
Além disso, “estar deprimido é sempre uma vivência subjetiva, mesmo no caso das crianças”, diz Nuno Pangaio, também pedopsiquiatra, acrescentando, a seguir: “É necessário avaliar de forma atenta os sinais, para depois conseguir entendê-los como sintomas.
“Existem vários alertas a ter em conta, mas “um dos comportamentos mais inatos, que ficam muitas vezes comprometidos quando existem sintomas depressivos, principalmente em crianças pequenas, é a espontaneidade para brincarem”, conclui o pedopsiquiatra. Helena, por exemplo, ainda está a trabalhar a capacidade de brincar ao faz-de-conta.
“Sempre que o faço, se não uso as palavras que ela acha serem as certas, ela zanga-se e não quer brincar mais”, conta a mãe.
Relacionados com os alertas, os especialistas indicam também episódios que podem desencadear sintomas depressivos. A perda de um dos pais ou de um familiar próximo, o nascimento de um irmão, algo que é vivido de uma forma intensa, ou a inadaptação na escola são exemplos. Sendo perturbadoras, estas situações podem causar uma “depressão reativa”, como lhe chama Paula Medeiros.
Geralmente, são períodos depressivos mais curtos e de tratamento mais simples do que as depressões causadas por problemas que se arrastem e sejam, de certa forma, “internos à família ou à criança”, explica.
“A Rita começou a sentir algumas inseguranças e a comer menos, emagreceu e disse-me que sentia vontade de vomitar. Dizia também que tinha uma bola na garganta.
Eu já conseguia identificar o transtorno, porque o irmão, que é mais velho, passou pelo mesmo. Eu própria também tenho uma certa fobia em relação ao vómito, e o meu marido é um pouco obcecado com as doenças.” A bola na garganta de que a mãe, Ana, fala chama-se “bola histérica” e carateriza-se por uma sensação de garganta entupida por uma “bola” que, na realidade, não existe, mas que impede a deglutição.
“Tudo isto aconteceu no segundo ano da escola primária. A minha filha, agora tem 11 anos, mas os sintomas começaram quando tinha sete. A professora engravidou e foi substituída por um professor, e isso afetou-a imenso. O aproveitamento escolar baixou e os sintomas de ansiedade apareceram”, conta. Atualmente, Rita toma medicação para estar estável, mas também para aumentar o apetite, pois existia uma significativa redução de peso.
Medicação só de urgência
Os especialistas concordam: medicação só como segundo passo e “sempre acompanhada por uma intervenção psicoterapêutica”. A informação consta também num estudo, publicado na Revista Portuguesa de Pedopsiquiatria, de 2017, Perturbação Depressiva na Criança e no Adolescente – Conceitos-chave e Intervenção.
No referido estudo é recomendado que o tratamento inclua psicoeducação, avaliação psicossocial e, caso a sintomatologia se mantenha, psicoterapia. A primeira abordagem é normalmente feita pelo pediatra, que pode notar algo de diferente na criança, “mas há a indicação para que seja envolvido um profissional de saúde mental infantil”, lembra Hugo de Castro Faria, pediatra no Hospital CUF Descobertas.
No caso dos adolescentes, as perturbações de ansiedade ou as depressões podem ser resultantes de situações que têm origem na infância e que, depois, se revelam mais tarde. Pode existir uma predisposição genética, explica Paula Medeiros, esclarecendo que “a depressão é uma doença de origem multifatorial”.
“Na adolescência, o aumento da autonomia faz reavivar situações da infância que não tinham ficado resolvidas”, afirma. Há que ter especial atenção a isto, porque um adolescente pode tentar preencher o vazio emocional com drogas ou álcool, ou ainda tentar o suicídio, acrescenta.
Foi o caso de Bruna que, em setembro, tomou comprimidos psicotrópicos que um amigo lhe arranjou e escreveu uma carta de despedida. “Foi tudo bastante rápido: no verão, tinha ido a duas consultas de psicologia, depois de se ter mutilado, e, entretanto, foi operada ao joelho”, conta a mãe, Lídia.
“No período de recuperação, esteve muito tempo sem sair de casa e, mesmo antes da operação, terminou um relacionamento amoroso um pouco complicado”, esclarece a mãe. Nuno Lobo Antunes, acrescenta: “É na adolescência que surgem os sentimentos de inferioridade, as crenças de culpa ou de inutilidade, a tendência para uma visão negativa de si, dos outros e do futuro. Muitas vezes, as crianças evitam o apoio da família.”
Tal como Bruna, Catarina Ferraz, com 18 anos, sofre de ansiedade e já teve depressão. “Comecei a perceber que algo não estava bem aos 14. Sentia-me diferente, sozinha e à parte, e via-me bastante triste. Depois percebi que essa tristeza não era normal, porque se prolongava há muito.
Na mesma altura, percebi que tinha ansiedade: comecei a sentir falta de ar, a achar que ia desmaiar e que não conseguia controlar o sintoma”, recorda. Foi nesse dia que tomou a decisão de ser acompanhada por uma pedopsiquiatra. “A partir daí comecei a tomar medicamentos.”
Agora não está medicada, pois não tem tido manifestações de ansiedade. Quando sente que é necessário, volta à medicação. Hoje em dia, os sintomas manifestam-se por causa de temas específicos: a faculdade e o medo do desemprego. Ao longo destes quatro anos, tentou motivar-se a “sair da cama e a aproveitar o dia a dia” e encontra conforto na racionalidade, na família e nos amigos.
“Já por muitas vezes encontrei pessoas que ainda não acreditam que estas doenças existam mesmo. Eu tive a sorte de ter uma mãe que percebeu logo o que se passava, de poder ir ao médico. Isso salvou-me a vida”, conta Catarina Ferraz, apelando para que se invista na saúde mental, principalmente nos jovens e nas crianças.
Ter um porto seguro
A família, que está mais perto, é muitas vezes aconselhada a dar espaço à criança para que seja possível refletir e abordar no seu contexto essas manifestações, explica Nuno Pangaio. “A perceção de se ser compreendido e respeitado é fundamental para se estabelecer relações de confiança, sendo esta o pilar de qualquer resolução terapêutica. Deste modo, o diálogo, o respeito pela circunstância e a procura conjunta de soluções são atitudes que ajudam.”
Os pais devem também relativizar e agir de uma forma mais tranquila, principalmente nos momentos causadores de stresse, alerta Paula Medeiros. “Muitas vezes, o problema dos filhos revela também um problema dos pais. Quando estes são muito narcísicos, ansiosos ou demasiado centrados nas suas vidas profissionais, podem gerar problemas de autoestima nas crianças.”
Nota: Todos os nomes de crianças e pais são fictícios
Sintomas e sinais
Alterações emocionais
Olhar persistentemente triste ou ausente, inexistência da habitual alegria, choro fácil e frequente, verbalização de frases de autodesvalorização, de depreciação e de culpabilização
Alterações comportamentais
► Nos mais novos, há que ter atenção aos comportamentos de regressão: chichi na cama, fala mais “abebezada”, brincadeiras mais infantis, ansiedade face à separação dos pais
► Nas crianças mais velhas, é frequente haver isolamento social, desinteresse por atividades de que antes gostavam e comportamentos agressivos
► Em adolescentes, ocorrem comportamentos de automutilação e outros considerados de risco, bem como consumos nocivos
Alterações comportamentais
Dificuldades em manter a concentração, falta de motivação ou adiamento progressivo das tarefas. Tornam-se mais pessimistas e com dificuldade em fazer planos a longo prazo
Alertas físicos
Queixas de dor de cabeça, de barriga ou do tórax, falta de ar, tonturas, mal-estar geral, vómitos e diarreia. São comuns as alterações do sono – dificuldade em adormecer, sono agitado e despertares frequentes – e da alimentação – falta de apetite ou excesso de ingestão de alimentos
ASSINE AQUI A VISÃO E RECEBA UM SACO DE OFERTA