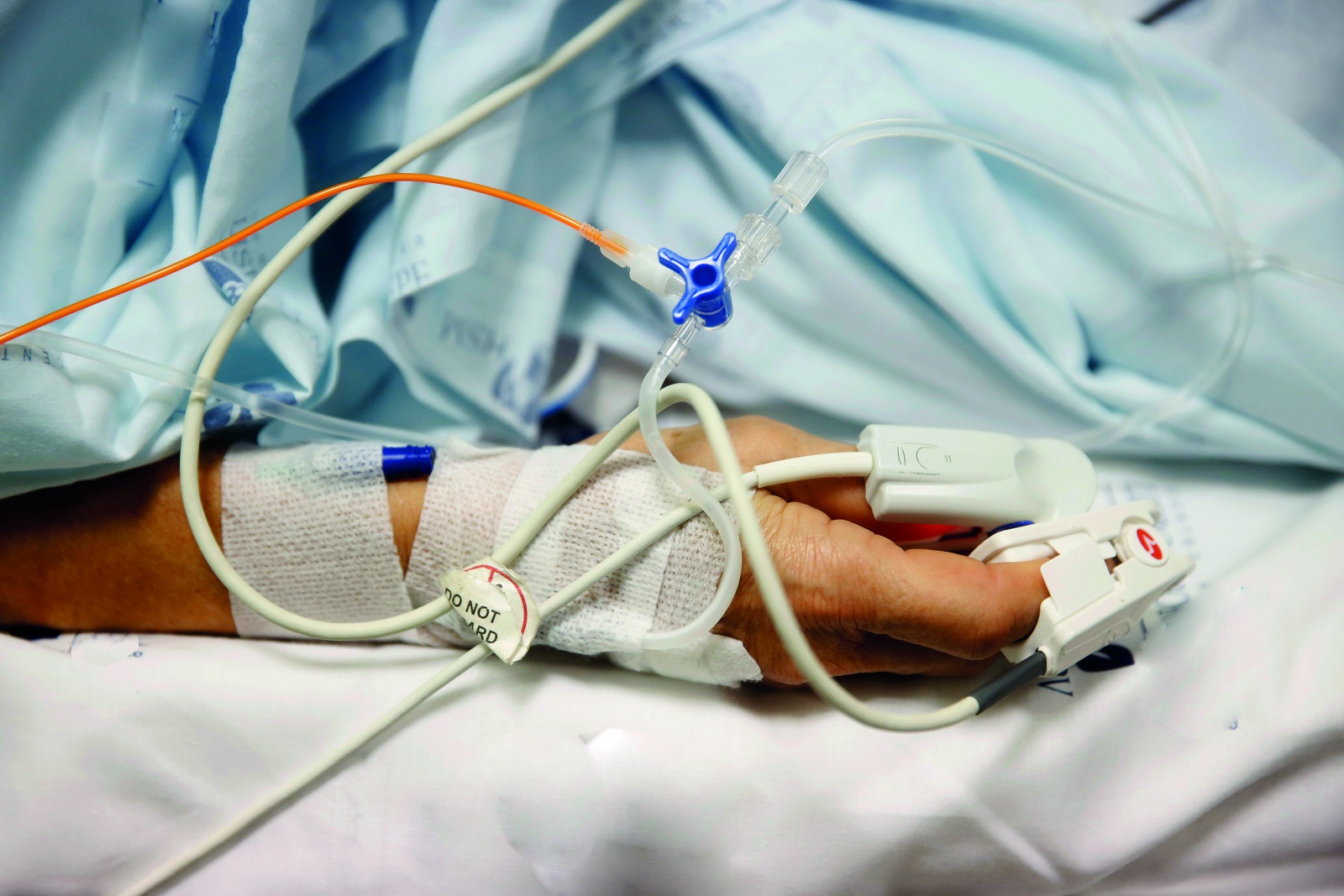
Depois de aprovada, por larga maioria, a descida à especialidade de todos os projetos de lei sobre a despenalização da antecipação da morte assistida, cenário esperado face à similitude de todas as propostas nas matérias essenciais, importa agora começar a pensar na sua operacionalização, isto é, definir todo o processo, desde a manifestação do pedido pelo próprio até ao desenlace fatal.
O objetivo essencial é, por um lado, garantir a liberdade dos doentes manifestarem a sua vontade de pôr um fim à sua vida e, por outro lado, garantir à sociedade e aos doentes que a avaliação de cada caso permite perceber que não há solução técnica e cientifica possível para reverter o quadro clínico analisado, e que se esgotaram todas as tentativas que fizessem com que o doente reconsiderasse a sua opção de morrer.
Importará, aqui, analisar as condições psicológicas e psíquicas que subjazem ao pedido para morrer. Serão sempre, em qualquer circunstância, influenciadas pela situação de irreversibilidade e sofrimento em que o doente se encontra e, sendo assim, a ponderação que o doente fará do seu quadro clinico, com a vontade de continuar a viver, junto dos seus, ver e conviver com os seus familiares e amigos e entreter-se com as peripécias da vida em sociedade, não fugirão ao seu próprio julgamento. Esta construção da vontade, que tem que ser reiterada até ao derradeiro momento anterior ao início da administração do fármaco letal, é portanto condicionada pelas circunstâncias vividas por cada um dos candidatos e pela sua forma de pensar e de encarar a vida e a morte, e terá, por isso, e sempre, uma fortíssima componente subjetiva.
O recente parecer da CNECV debruça-se exaustivamente sobre o tema da vontade do doente em morrer e da forma como ele a constrói, sujeito a diversas e, às vezes, “inaparentes” formas de coação. O envolvimento de terceiros, profissionais de saúde e, sobretudo familiares, pode ter uma enorme importância para dissuadir o doente da sua vontade inicial. Este efeito não resulta exclusivamente dos médicos ou do arsenal paliativo ou terapêutico que ele oferece ao doente. A vontade induzida por terceiros, proibida em todos os projetos, não poderá efetivamente ser objeto de avaliação circunstancial e objetiva. O doente pode calar essas pressões mais ou menos veladas, e seguir uma sugestão repetida e insidiosa. Será por isso do maior interesse dos doentes que o processo seja desde o princípio acompanhado por um psiquiatra e por um psicólogo, que deverão perscrutar influências de terceiros, por ação ou omissão, para que o doente opte por pedir a morte antecipada. O projeto final a ser aprovado deverá, assim, contemplar este problema, o que não sucede na maioria dos anteprojetos.
Outro tema melindroso é saber qual deve ser o médico assistente que inicia e é o pivot de todo o processo. Na maioria das propostas pode ser um médico amigo ou que o doente escolhe. Tenho sérias dúvidas de que essa seja a melhor solução, pois podemos estar perante um médico já fortemente influenciado pelo sofrimento daquele doente e que não consegue fazer uma análise mais racional e menos emotiva da situação. Nestas circunstâncias, tudo aconselharia que fosse um “novo” médico, independente, de preferência especializado em medicina interna, mesmo que o conforto do doente não leve a prescindir do médico por si escolhido.
A questão do prazo para uma decisão de aceitação ou não do pedido do doente é também, no essencial, omitida em todos os anteprojetos. Este tipo de solicitações acontece em cenários de grande sofrimento pessoal e, ponderando a necessidade de verificar a consistência da vontade, devem ter uma decisão relativamente rápida e com sentido útil. Deixar arrastar os processos, esperando o fim natural, ou aumentar os níveis de sedação do doente na perversa esperança de que algo aconteça mais depressa – a chamada sedação terminal contínua – podem ser atos de compaixão mas não serão seguramente atos respeitadores da sua vontade.
No caso holandês, o tempo médio que decorre entre a notificação de um caso de pedido de morte assistida antecipada até à sua concretização foi, em 2018, de 37 dias, e 46% dessas notificações foram autorizadas e 39 % sujeitas a explicações médicas adicionais. Seria importante que o nosso legislador definisse tempos mínimos e máximos orientadores e as justificações necessárias quando se registem desvios consideráveis.
O parecer da CNECV levanta um conjunto de questões relativas à operacionalização da eutanásia que importará ponderar:
1. Os profissionais de saúde não estarão disponíveis (não há,segundo o CNECV, estudos sobre as suas opções) em numero suficiente para satisfazer todos os pedidos, porque lhes estão a pedir para fazer aquilo que não está no se múnus. É, salvo melhor opinião, uma visão estática da prática clínica, hoje muito mais aberta à vontade do doente e, em muitos casos, apologista, não da preservação da vida a qualquer preço, antes ao serviço do Homem, para lhe aplacar o sofrimento. É esta, aliás, a posição da Associação dos Médicos Holandeses (o equivalente à Ordem dos Médicos) que colabora de forma ativa e sem preconceitos com as autoridades holandesas na operacionalização da lei da despenalização da eutanásia;
2. Os recursos do SNS já são insuficientes na atualidade e seria inadmissível criar uma lei que iria sobrecarregar orçamentos em nome da morte. É um argumento frágil, porque o CNECV não quis fazer contas: se tomarmos em conta a prática da Bélgica ou da Holanda, com modelos de despenalização muito mais flexíveis e abertos, face aos projetos apresentados na AR, verificamos que o número de mortes por eutanásia corresponde a cerca de 4% de todos os óbitos verificados (2018). Transpondo esta realidade para Portugal, com uma Lei muito mais restritiva e com uma cultura mais conservadora, esse valor poderia ir de 1 a 3%, subindo rapidamente nos primeiros anos e estabilizando ou regredindo depois, como está a acontecer naqueles países. Isso representaria entre mil e 3 mil pessoas por ano, objeto de morte voluntária antecipada assistida. Valores economicamente desprezíveis quando sabemos que, só no internamento hospitalar, passam cerca de 2 milhões de doentes por ano;
3. A equidade territorial dos serviços geograficamente distribuídos para a prática da morte assistida deixaria muito a desejar, segundo o CNECV. Não se sabe bem em que estruturas e dispositivos médicos o Conselho pensa. Importa dizer que a prática da morte assistida antecipada será maioritariamente no domicílio dos doentes (mais de 80% na Holanda), com apoio de equipas móveis que se poderão organizar numa perspetiva regional. Na Holanda, todo o processo é coordenado por Comissões Regionais e isso custa anualmente cerca de 4 milhões de euros. Isso equivale a 1% do que o Hospital de Santa Maria gasta num ano…
Não devemos descurar, nesta matéria, a natureza do que está em causa: o doente não opta por uma coisa boa ou prazenteira. Entre uma vida em profundo sofrimento e a morte que nos anula e retira sentimentos e sensações, a escolha é difícil. Nenhum de nós gostaria de estar perante esse dilema. Por isso se trata de um processo complexo, controverso e difícil, para todos: os protagonistas, os profissionais de saúde, as famílias e os amigos. Mas a liberdade de podermos escolher entre dois males, o que mais casa com a nossa vontade e a nossa consciência, deverá ser respeitada. E é insofismavelmente um ato de coragem.