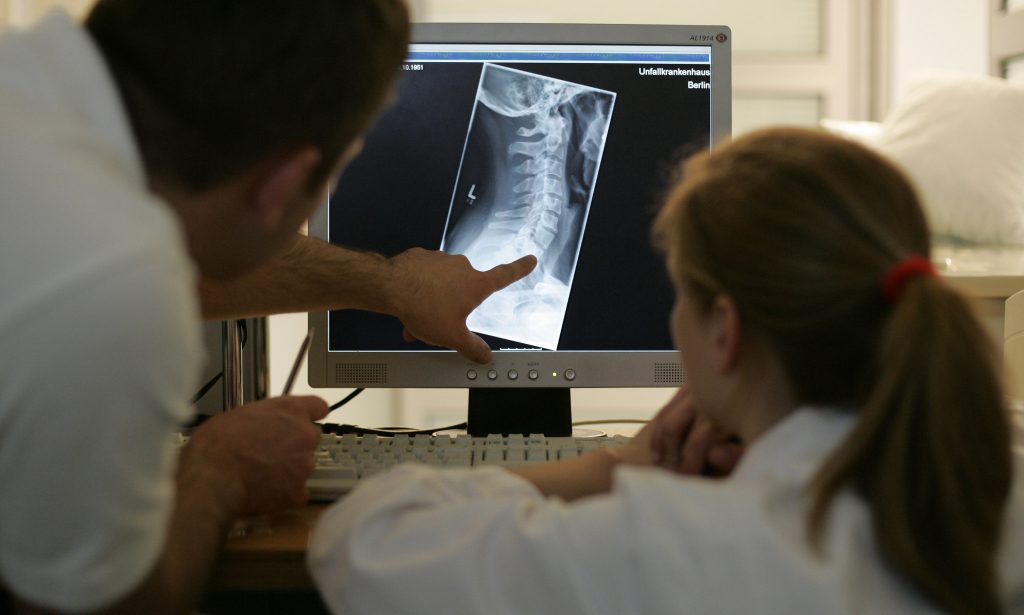
“Que coragem!” É o que costumo ouvir quando conto que deixei de fazer mamografias. Contraponho que não se trata de coragem mas de respeito pela evidência científica. Aos 39 anos, e sem qualquer fator de risco conhecido para o cancro da mama, já tinha feito duas mamografias por indicação do meu cuidadoso e atento ginecologista. A recomendação de fazer a terceira chegou precisamente na altura em que foram divulgados os dados daquele que é conhecido como ‘o estudo do Canadá’. Divulgado numas das mais relevantes publicações médicas, o British Medical Journal, em fevereiro de 2014, as suas conclusões vieram abanar o alicerce dos programas de combate ao cancro da mama: a tese de que o rastreio, com base na mamografia, é a forma mais eficaz de salvar vidas. Está lá escrito, preto no branco: “A mamografia anual, em mulheres entre os 40 e os 59 anos, não reduz a mortalidade por cancro da mama, mais do que o exame físico [vulgo palpação].”
Para chegar a estas conclusões perturbadoras, a equipa de médicos seguiu 90 mil mulheres, de 15 centros canadianos umas que fizeram mamografias, outras, no grupo de controlo, que se limitaram ao exame físico durante 25 anos. Verificou-se ainda que 22% dos cancros da mama detetados correspondiam a um sobrediagnóstico, o que quer dizer que estas mulheres foram tratadas a uma doença de que pura e simplesmente não padeciam. Terão sido sujeitas a uma mastectomia, feito radioterapia ou quimioterapia. Para nada. “Não estou disposta a correr este risco”, pensei. Comuniquei a decisão ao meu médico, que a aceitou, e mantenho a rotina de o visitar anualmente. Apesar de esta ser a investigação mais conhecida, outros estudos apontam na mesma direção: muitas perdas (falsos positivos) para poucos ganhos (vidas poupadas).
AGRESSIVOS FICAM DE FORA
Ainda assim, o paradigma europeu continua a ser o de promover o rastreio sistemático através deste exame, a cada dois anos, em mulheres com mais de 50 anos. Em Portugal, o programa é coordenado pela Liga Portuguesa Contra o Cancro (exceto no Algarve, onde atua uma organização local). São convocadas mulheres dos 45 aos 69 anos. Neste grupo, realizam-se 300 mil mamografias por ano, que custam oito milhões de euros, sendo 85% deste valor pago pelo Estado. Desde o início do rastreio, há 25 anos, terão sido feitos dois milhões de exames, estima o médico Carlos Oliveira, dirigente da Liga. Países como a Suíça ou a Noruega, que levantaram a hipótese de suspender o rastreio, enfrentaram uma forte contestação, quer da classe médica quer da população. “A crença que a medicina preventiva nos plantou, de que vamos viver até aos 100 anos, é uma grande mentira. O aumento na esperança de vida vem sobretudo dos medicamentos, do sucesso do tratamento, não da prevenção”, afirma António Vaz Carneiro, professor na Faculdade de Medicina de Lisboa e diretor do Centro de Medicina Baseada na Evidência. “A grande questão é que no rastreio só estamos a apanhar os cancros de evolução lenta. Os agressivos continuam a escapar-nos, pois desenvolvem-se muito rapidamente, no intervalo entre os exames”, justifica.
Luís Costa, oncologista e professor na mesma universidade, revela que, num outro estudo, publicado em setembro deste ano, se sugere que 83% da diminuição da mortalidade em mulheres com menos de 70 anos se deve ao tratamento, ficando só 17% por conta do tamanho do tumor, logo ao momento em que é detetado. Ainda assim, o oncologista, cauteloso, afasta para já a hipótese de se suspender o rastreio afinal, o médico continua a ver muitas mulheres jovens derrotadas pelo cancro da mama, uma doença que faz quatro vítimas por dia em Portugal.
UM TIGRE OU UM GATO?
O médico e investigador António Vaz Carneiro dedica boa parte do seu tempo à análise deste género de fenómenos: o sobrediagnóstico definido como um diagnóstico correto, embora irrelevante, por não haver tratamento disponível ou este ser desnecessário e o sobretratamento. Dito de outra forma, aos problemas do excesso de medicina. “Faz-nos mais mal do que bem”, sublinha. Até quando estão em causa males tão sérios como o cancro. Num artigo publicado na revista CancerWorld, os autores resumem a questão do seguinte modo: “Melhorar a forma como identificamos, relatamos e exploramos verdadeiros sinais de perigo é uma prioridade em cancro. Mas o que acontece se as ferramentas que estamos a usar são fracas a distinguir o tigre do gato verdadeiras ameaças de anormalidades de baixo risco? E se quanto mais rastreamos uma população saudável, mais expomos as pessoas a tratamentos desnecessários e até nefastos?”
No caso da mama, o “gato” tem nome: carcinoma in situ uma lesão que sendo pré-maligna, ou seja, que ainda não é um cancro, é tratada com cirurgia e radioterapia. A oncologista Fátima Cardoso, da Fundação Champalimaud, admite uma grande contradição na abordagem. Quando se trata de um cancro, em geral a doente faz quimioterapia para redução do tumor e depois uma cirurgia conservadora, em que grande parte do tecido mamário é preservado. No carcinoma in situ, numa lesão que pode nunca evoluir para doença oncológica, a cirurgia acaba por ser muito mais mutiladora, retirando quase sempre a mama toda, porque as células, não sendo de cancro, não reagem à quimioterapia. “Estamos a lutar para ser cada vez menos agressivos, mas nestes casos não dispomos de outras armas terapêuticas. São estas as recomendações.”
Além disso, admite a especialista, quem lida diariamente com a morte acaba por ter uma visão muito cautelosa. “Prefiro diagnosticar e tratar um tumor pouco agressivo do que correr o risco de deixar crescer uma lesão aparentemente benigna”, sublinha.
Para ajudar a esclarecer as dúvidas, a Fundação Champalimaud vai participar num ensaio clínico, que deve começar no próximo ano, em que serão comparadas mulheres tratadas com o procedimento standard e outras a quem é oferecida vigilância. “A Europa do Sul é tendencialmente mais interventiva”, considera a cirurgiã Maria João Cardoso. “Só poderemos mudar as práticas mediante estudos”, nota, admitindo, no entanto, seguir algumas mulheres a quem é proposta vigilância apertada em detrimento da cirurgia. “Uma lesão pequena, numa mulher com 60 anos, não vai evoluir”, clarifica.
Tamara Milagre, 47 anos, fundou a associação Evita, que tem como missão sensibilizar para o risco do cancro hereditário, precisamente para ajudar as famílias onde o cancro passa de pais para filhos a lidar com a noção de risco/benefício. Os exemplos mais flagrantes são os da mutação nos genes BRCA-1 e BRCA-2 uma situação tornada “famosa” pela opção da atriz Angelina Jolie, que fez uma dupla mastectomia e retirou os ovários preventivamente, para diminuir a sua probabilidade de vir a ter cancro. Enfermeira e mãe de duas filhas, Tamara viu demasiadas pessoas da sua família sofrerem com a doença e, perante o resultado do seu teste genético, não hesitou. Fez a cirurgia preventiva e até hoje não se arrepende.
Uma opção para estas mulheres é manter a vigilância ativa, com ressonância magnética e intervalos bem definidos entre as mamografias. “As mulheres sentem uma grande ansiedade de cada vez que vão fazer os exames e ao fim de um tempo acabam por se cansar, optando pela cirurgia”, revela Tamara Milagre, que organizou no mês passado o primeiro congresso europeu da rede BRCA.
ESPERAR PARA VER
Carlos Vicente, 67 anos, já estava preparado para a notícia. O pai teve cancro da próstata, o irmão também. Era só “uma questão de tempo”. Há um ano, quando o valor do PSA (proteína detetada em análises ao sangue e que é um indicador de cancro da próstata) veio positivo, o conselho do urologista do Hospital de São José, em Lisboa, Luís Campos Pinheiro, foi… não fazer nada. Ou melhor, manter a vigilância e as consultas de rotina, mas não intervir.
“Não podemos adotar esta postura com todos os doentes”, admite o médico. “É preciso que a pessoa entenda bem a opção que lhe estamos a apresentar.” Carlos Vicente, já reformado, cumpre as recomendações do médico análises de seis em seis meses e biópsia anual e vive tranquilo com o seu risco. Mas a grande maioria dos doentes quer ver-se logo livre do problema. A ideia de viver com um cancro torna-se insuportável, mesmo que a probabilidade de este ser fatal seja muito baixa. “Há muito tempo que questionamos o rastreio ao carcinoma da próstata. É certo que encontramos cancros com potencial de matar, mas apanhamos também tumores que não irão evoluir. E o doente, perante o diagnóstico, não quer arriscar, mesmo que as consequências da cirurgia sejam impotência, com uma probabilidade de 50 a 90 por cento, e incontinência, em 10% dos casos”, explica Luís Campos Pinheiro. “No momento do diagnóstico, a única preocupação é eliminar a doença. Só ao fim de uns tempos é que o paciente analisa e lamenta o impacto que a cirurgia teve na sua qualidade de vida”, conclui o urologista.
O médico Carlos Martins, professor na Faculdade de Medicina da Universidade do Porto, dedicou-se ao estudo do sobrediagnóstico durante o doutoramento e um dos primeiros exemplos que lhe ocorrem é o do teste do PSA. “Milhões são convertidos, sem necessidade, em doentes. Nas autópsias, verifica-se que uma boa parte dos homens tinham cancro da próstata”, diz, sendo que provavelmente nem saberiam que o tinham, pois morreram por outras causas. ”Acima dos 80 anos, mais de metade tem o tumor”, revela.

TESTE DE PSA DESACONSELHADO
Além dos tratamentos desnecessários, hoje questionam-se os efeitos dos próprios exames de diagnóstico. Trinta anos de estudos de causa/ efeito, ou epidemiológicos, de base populacional, permitem analisar estas questões com outro rigor. Sabe-se, por exemplo, que num grupo de mil homens que fizeram análise ao PSA, 200 acabam por se submeter a uma biópsia desnecessária, 29 ficam impotentes e 18 com incontinência. Os resultados são tão dramáticos que a organização americana composta por um vasto painel de peritos independentes, vocacionados para a medicina preventiva baseada na evidência (US Preventive Task Force), desaconselha, desde 2012, o teste de PSA em homens assintomáticos.
Ninguém duvida da utilidade de uma mamografia em mulheres de risco ou com uma palpação anormal, ou de uma análise e de uma biópsia a um homem com sintomas suspeitos. “Quando há uma queixa, aumenta-se a probabilidade de haver um benefício, nem que seja a tranquilidade”, nota Carlos Martins. Contudo, “temos passado a mensagem de que os medicamentos apresentam efeitos secundários mas ninguém pensa nos riscos dos exames de diagnóstico”, alerta Carlos Martins. Sejam eles a radiação, o potencial de infeção de uma picada ou até mesmo a ansiedade que antecede o diagnóstico. Para já não falar do stresse associado.
Os exemplos do cancro da mama ou da próstata são os mais conhecidos, mas o problema do sobrediagnóstico e sobretratamento alastram a outras áreas da medicina e são cada vez mais analisados em congressos científicos. José Gameiro, psiquiatra, participou em setembro num encontro dedicado ao assunto, nos Estados Unidos. “É um tema que me interessa muito. Levanta questões paradoxais acerca da evolução dos métodos de diagnóstico e tratamento. É uma questão muito vasta que toca a hiperatividade e o uso de estatinas drogas que baixam o colesterol no sangue, mas que podem ter efeitos negativos. As guide lines americanas foram diminuindo o valor aceitável, a partir do momento em que surgiram estas substâncias. Em Portugal, o valor de referência também baixou de 220 para 190 mg/dl, estimando-se que metade da população tenha hoje colesterol alto (ver infografia).
“Há uma relação entre estas indicações e os interesses da indústria farmacêutica, quando se trata de medicamentos que são uma grande fonte de negócio,” alerta o psiquiatra. “Nem sempre é feita uma avaliação correta do seu uso em pessoas que não têm outros fatores de risco e que, com dieta e exercício, chegariam a níveis aceitáveis.”
A EPIDEMIA DO COLESTEROL
As estatinas foram vistas como ”revolucionárias” pelos cardiologistas, contribuindo de forma determinante para a diminuição do risco cardiovascular. Num estudo da década de noventa, o 4S, ficou estabelecida a mais-valia destas moléculas na diminuição da mortalidade em doentes de risco, com angina de peito ou sobreviventes de um enfarte. “Depois da doença coronária, a regra é prescrever estatinas”, explica o coordenador da unidade de cardiologia do Hospital Pulido Valente, Roberto Palma Reis. Mas, considera, ”em pessoas de baixo risco, não se devem prescrever, porque podem fazer mais mal que bem”. Dores musculares e diabetes são os principais problemas associados a esta medicação.
Teresa Brito, 58 anos, está mesmo no limiar, mas tem conseguido evitar a medicação, por sugestão do seu médico, o cardiologista Hélder Trindade. O colesterol tem vindo a subir, mas com exercício físico, caminhadas e ginásio, e algum cuidado com a alimentação, lá vai controlando os valores. “O risco de problemas hepáticos ou musculares pode sobrepor-se aos benefícios”, justifica o especialista do Hospital Garcia de Orta, em Almada. Teresa Brito agradece o alerta e recusa-se a cair no facilitismo de enfiar o comprimido pela boca abaixo. E parece estar certa. Vários estudos mostram que deixar de fumar ou adotar a “nossa” equilibrada dieta mediterrânica faz mais pela saúde do coração do que qualquer pílula dita milagrosa.
O diretor do departamento de investigação clínica da Escola de Medicina Mt. Sinai, nos Estados Unidos, fez uma análise exaustiva publicada no site de medicina baseada na evidência NNT (da responsabilidade de um grupo de médicos que se dedica a divulgar pareceres sobre terapêuticas e procedimentos médicos), e denuncia que “os malefícios das estatinas são menos divulgados do que os benefícios, mas estão bem documentados”. A queixa mais comum é a miopatia fraqueza muscular, rigidez e cãibras, sendo a principal razão para os doentes abandonarem o tratamento.
Ainda assim, a estimativa de 10% para os afetados peca por defeito, defende o médico americano. “Em pessoas que nunca tiveram um ataque cardíaco (a maioria das pessoas que tomam estatinas) verifica-se que de facto baixam o colesterol. Mas poucos evitarão um ataque cardíaco em virtude desta mudança. São precisos cinco anos de toma diária para se chegar a 1,6% de hipóteses de se evitar um ataque cardíaco e 0,37% de evitar um acidente vascular cerebral.” E pior, defende David Newman, “neste grupo [pessoas sem história prévia de doença cardiovascular], as estatinas não parecem ser eficazes a prevenir a morte, além de que estes medicamentos podem aumentar a diabetes, uma doença séria e grave,” conclui.
Roberto Palma Reis não tem dúvidas. Seguem-se os parâmetros de avaliação do risco individual que incluem a pressão arterial, a idade, o sexo ou os hábitos de fumo e as orientações estabelecidas e pronto. “Sou tão contra a prescrição de estatinas a quem não precisa como não se darem a quem precisa”, resume.
MENOS VIDA, COM MAIS QUALIDADE
Leonor Nery, 49 anos, nem quer saber qual o seu valor de colesterol. Falar-lhe em estatinas é como pronunciar o nome do diabo ao pé de um crente. Quando saiu do hospital, depois de ter sido operada ao coração, trouxe logo a receita na mala. Durante um ano, a sua saúde foi-se deteriorando a olhos vistos. Subir escadas passou a ser um “calvário”, sucessivas atrofias musculares desembocaram em tendinites e qualquer movimento, por mais simples que fosse, tornou-se numa tarefa hercúlea. Apesar das queixas, a cardiologista manteve-se irredutível. E só um neurocirurgião se atreveu a aceitar a hipótese das estatinas como origem de todo aquele mal-estar.
Apenas agora, cinco anos depois de ter deixado a medicação, é que começa a sentir-se normal outra vez. “Aquilo tornou-se num círculo vicioso. Como tinha dores, mexia-me pouco, como deixei de poder fazer exercício, engordei. Vivi um inferno”, recorda. “Tinha um motor novo mas os pneus estavam furados”, ironiza. Consciente do risco que corre por ter deixado de cumprir a medicação, afirma sem dúvidas: “Prefiro durar menos anos, mas com qualidade, do que passar a vida daquela maneira.” A cardiologista que a seguia, no entanto, nunca chegou a aceitar a opção.
SOMOS TODOS DOENTES DA TIROIDE
Num estudo da Mayo Clinic, publicado na revista Thyroid, dá-se conta do aumento dos diagnósticos de cancro da tiroide, resultado das cada vez mais sofisticadas técnicas de imagiologia. Mas é preciso notar que um terço destes casos são pessoas com tumores de baixo risco. Os dados referem-se a um período entre 1935 e 2012 e os números duplicaram, passando de 7,1 por cem mil, entre 1990 e 1999, para 13,7, entre 2000 e 2012. Apesar deste estrondoso aumento, a proporção de pacientes que morre da doença não se altera desde 1935. “Estamos a enfrentar uma epidemia de diagnóstico de cancro da tiroide”, alertou o autor do estudo, Juan Brito Campana, em comunicado.
Os exemplos não param por aqui. Podemos referir ainda o sobrediagnóstico do aneurisma abdominal da aorta. Em países que introduziram o rastreio sistemático, como a Suécia, o Reino Unido ou os EUA, o balanço feito ao fim de 15 anos não é famoso: 176 de 10 mil homens rastreados ”são desnecessariamente convertidos em pacientes, vivendo num estado de ansiedade até ao fim da vida”, explica-se num artigo publicado no British Medical Journal. Além disso, ”37 deles farão cirurgias preventivas, sem qualquer benefício, e 1,6 acabam por morrer em consequência deste procedimento”.
A grande questão é que “ninguém é normal”, atira António Vaz Carneiro. “Nos Estados Unidos, fez-se um estudo em que um grupo de pessoas foi sujeito a uma TAC de corpo inteiro. Resultado: toda a gente tinha qualquer coisa, sendo a ‘anormalidade’ mais comum o nódulo no pulmão. “E o que é que se faz? Põem-se estas pessoas no ciclo de biópsias provavelmente inconclusivas, cirurgia e por aí fora, mesmo quando os doentes não fumam?”, questiona o professor da Faculdade de Medicina de Lisboa. ”Quando, como acontece nos EUA, a medicina é um negócio e não um direito formal, então as abordagens dos testes e tratamentos podem ser influenciados por outros fatores que não o bem–estar dos doentes e os seus interesses diretos na doença”, denuncia. A boa notícia é que a escolha também pode ser sua.